L’instabilité de rotule
L’instabilité de rotule correspond à la luxation de la rotule (également appelée patella).
Qu'est-ce-que la luxation de la rotule ?
La luxation est définie par une perte de contact totale entre les deux composants d’une articulation. Dans le cas de l’articulation fémoro-patellaire, la luxation correspond donc au fait que la rotule se “déboite” sur le côté et ne soit plus en contact avec le fémur.
Cette luxation peut survenir lors d’un traumatisme sportif. Les femmes sont plus touchées que les hommes. En pratique, plusieurs facteurs peuvent favoriser la luxation de la rotule : il s’agit le plus souvent d’une anomalie de forme de la rotule, du fémur ou encore du tibia. Il s’agit le plus souvent d’une anomalie de position de l’insertion du ligament rotulien (ligament qui relie la rotule au tibia) qui est souvent trop latérale, entraînant ainsi la rotule vers l'extérieur.
Il peut également s’agir d’une anomalie de formation de la trochlée fémorale (partie du fémur avec laquelle s’articule la rotule), qui est trop plate (on parle de dysplasie) et ne permet pas une bonne course rotulienne.
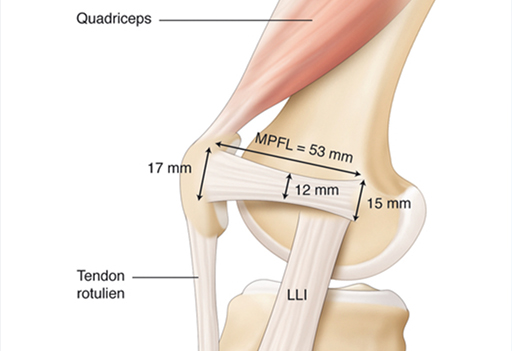
La rotule est stabilisée et centrée dans la trochlée fémorale par des ligaments patello-fémoral : un médial et un latéral. De par les forces musculaires qui s’y appliquent, la rotule se luxe toujours vers l'extérieur. Ainsi le ligament fémoro-rotulien médial (MPFL) se trouve alors au minimum distendu, au pire rompu.
Symptômes
Il existe 3 tableaux cliniques principaux :
La luxation rotulienne vraie
Perte de contacte totale entre la rotule et le fémur, confirmée par une radiographie standard. La réduction de la luxation passe par une manœuvre manuelle nécessitant de pousser sur la rotule pour la recentrer. Ce type de luxation est toujours accompagné d’une hémarthrose (gonflement du genou lié à la présence de sang dans l’articulation). Ces patients présentent toujours des facteurs anatomiques favorisant la luxation (cf ci-dessus).
La subluxation
Il s’agit ici d’une perte de contact partielle entre la rotule et le fémur sans que la rotule se déboite complètement. La rotule se repose seule sans manœuvre manuelle. Le patient se plaint d’un dérobement brutal, parfois associé à une chute.
L’instabilité subjective
L’instabilité est ressentie par le patient et est secondaire à un défaut d’activation du quadriceps. À aucun moment la rotule ne se luxe vraiment. Le patient décrit un genou qui part en avant ou en arrière. Cela n’est jamais associé à des gonflements du genou.
Diagnostic
Le diagnostic de la luxation de rotule est très aisé, chez un patient présentant une violente douleur du genou associée à une déformation. La radiographie montrant la rotule luxée permet le diagnostic de certitude (mais bien souvent la rotule a été réduite en amont par le patient lui-même ou bien par les pompiers).
Le diagnostic de subluxation est plus difficile. En effet, c’est l’interrogatoire qui va orienter le chirurgien. Une sensation de “déboîtement” du genou avec “craquement audible” et une douleur sont évocatrices.
Enfin, le diagnostic d’instabilité ressentie par le patient est purement subjectif et décrit par le patient comme une appréhension à se luxer la rotule dans certains mouvements et/ou positions.
Cliniquement
Cliniquement, le chirurgien cherche à reproduire le mouvement de la luxation en utilisant le test de Smilie. Le patient se positionne genou en extension, le chirurgien saisit la rotule avec des doigts et applique une force latéralement mimant ainsi le phénomène de luxation de rotule. Le test est positif lorsque le patient présente une forte peur et demande au praticien d’arrêter le geste.
Paraclinique
La réalisation de radiographies standards est systématique : Face + Profil + incidence fémoro-patellaire (cliché spécifique de l’articulation fémoro-patellaire). Les anomalies anatomiques précédemment décrites sont recherchées. Selon les premières constatations, d’autres examens d’imagerie seront réalisés : IRM ou bien scanner. Ces examens vont permettre de mesurer et quantifier les éventuelles différentes “anomalies” anatomiques :
- Évaluation du MPFL.
- Mesure de la bascule rotulienne.
- Mesure de la distance entre la tubérosité tibiale et de la partie inférieure de la rotule.
Prise en charge
La prise en charge est “à la carte” selon le tableau clinique initial d’une part, mais également selon les anomalies retrouvées.
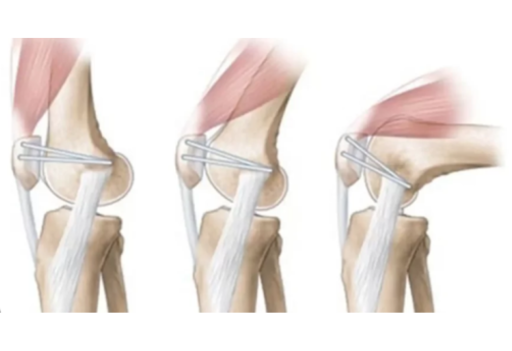
Premier épisode de luxation
La chirurgie n’est jamais proposée en première intention après un premier épisode. Le traitement consiste en une immobilisation par une attelle de stabilisation de rotule pendant 4 à 6 semaines afin de permettre une cicatrisation des structures lésées (notamment le MPFL). Cette immobilisation est combinée à de la rééducation spécifique dont le but est de renforcer le muscle du quadriceps et de retrouver des mobilités articulaires complètes. Le traitement médical peut se discuter jusqu’au 2ème épisode.
2ème et 3ème épisodes de luxation
Comme pour l’instabilité de l’épaule, plus la rotule va se luxer, plus le risque de récidive est élevé. Ainsi, passé 2-3 épisodes, un traitement chirurgical doit être considéré.
Ce traitement est un traitement “à la carte” et dépend donc des anomalies anatomiques retrouvées avec les examens d’imagerie. Votre chirurgien vous proposera une opération personnalisée et adaptée.
La liste des chirurgies proposées est longue, nous détaillerons ici les 2 plus courantes :
Comme expliqué précédemment, le MPFL est donc une structure ligamentaire tendue entre l’épicondyle fémoral médial (bord médial du fémur) et la rotule. La luxation de la rotule peut entraîner une rupture de ce ligament. Ainsi, la ligamentoplastie consiste en la reconstruction de ce ligament. Pour ce faire, un tendon est prélevé dans votre cuisse (le tendon du muscle gracilis), selon le même procédé que pour un ligament croisé antérieur, puis est utilisé pour reconstruire le MPFL. Dans les suites opératoires, l’appui complet immédiat est autorisé sous couvert de 2 cannes béquilles et la rééducation est débutée au bout de 15 jours.
Une autre cause de l’instabilité rotulienne peut être la position trop latérale de l’insertion du ligament rotulien sur le tibia (tubérosité tibiale antérieure). Cette chirurgie consiste à déplacer cette tubérosité soit en dedans, soit vers le bas selon les anomalies retrouvées. Les suites opératoires sont globalement identiques avec un appui complet immédiat et une rééducation débutée rapidement.
Les risques
Comme toujours en chirurgie, nous pouvons être confrontés à tous types de complications. Heureusement, ces complications restent très rares, et les consultations pré et postopératoires permettent de les éviter ou bien de les déceler de manière précoce si elles surviennent. En plus des risques communs à tout type de chirurgie et des risques liés à l'anesthésie, voici les risques un peu plus spécifiques à cette chirurgie :
- L’infection : il s’agit d’une infection par une bactérie de la plaie malgré toutes les précautions d’asepsie prises. Elle se manifeste par une douleur importante ainsi qu’un aspect rouge et chaud de la cicatrice avec parfois même un écoulement purulent. Dans tous les cas, il vous faut prévenir votre chirurgien et le consulter rapidement pour qu’il puisse traiter le problème.
- La récidive d’instabilité : selon la chirurgie utilisée, une récidive d’instabilité peut être liée à la non-correction d’autres anomalies anatomiques. Dans ces conditions, il convient de faire une nouvelle chirurgie afin de corriger les anomalies anatomiques.



