Rupture de la coiffe des rotateurs
L’épaule est une articulation complexe qui permet la plus grande amplitude de mouvement du corps humain.
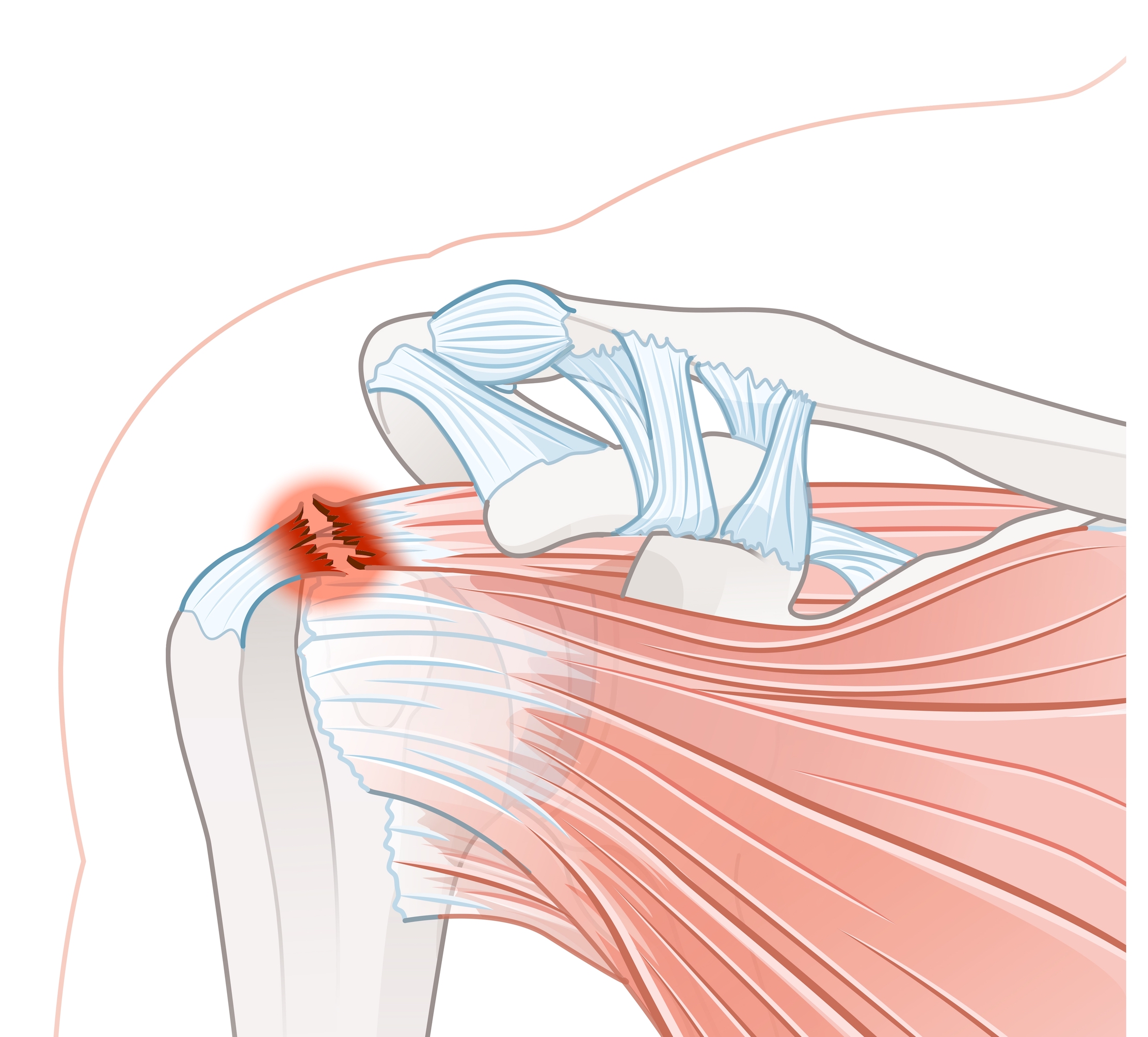
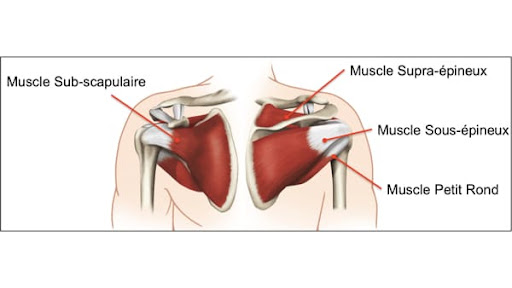
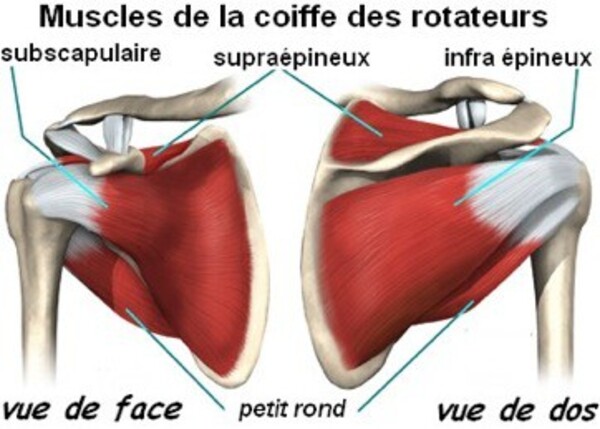
Ces mobilités sont principalement permises par ce qu’on appelle les muscles de la coiffe des rotateurs.
Ces muscles sont au nombre de 4 et comme tous les muscles, ils s’insèrent sur la tête de l’humérus via des tendons
- le supra-épineux (au dessus)
- l’infra épineux (derrière)
- le sous-scapulaire (devant)
- le petit rond (derrière)
Il existe 2 types de rupture de la coiffe des rotateurs :
Le tendon du biceps ne fait pas partie intégrante de la coiffe des rotateurs mais peut participer aux douleurs. En pratique, il passe entre le tendon du sous-scapulaire et du supra épineux et est étroitement lié au sous scapulaire. Comme les autres tendons, il peut présenter une “inflammation” (tendinite) qui génère des douleurs. Cette tendinite peut également évoluer vers la rupture.
Le tendon le plus souvent touché est le supra-épineux. Les tendons du sous-scapulaire et de l’infra-épineux sont moins fréquemment atteints. Une fois le tendon rompu, cette rupture peut s’étendre aux autres tendons, soit vers l’avant soit vers l’arrière. Lorsque 3 tendons sont rompus, on parle alors de rupture massive.
Il s’agit du type de rupture le plus fréquent. Elle concerne principalement les patients après 60 ans. En effet, les tendons de l’épaule sont soumis toute la vie à des contraintes plus ou moins importantes selon les pratiques sportives et/ou professionnelles. Ainsi ces tendons vont progressivement s’user et s’éroder jusqu’à la rupture. Une fois rompu, les muscles vont tirer sur le tendon et rendre la cicatrisation spontanée impossible.
Cette rupture peut survenir à n’importe quel âge dans les suites d’un traumatisme violent, mais principalement vers 50 ans. Cela survient d’autant plus facilement que le tendon concerné est déjà dégénératif. Ainsi ces 2 types de rupture sont souvent liés.
Les symptômes
Au stade de tendinite fissuraire non rompue, les principaux symptômes sont les douleurs. Ces douleurs peuvent être quotidiennes et très handicapantes.
Au stade de rupture, les douleurs sont parfois au second plan et dominées par la perte de force et la perte de mobilité de l’épaule. La douleur insomniante doit amener le patient à consulter.
Diagnostic
Outre les symptômes précédemment décrits, il existe une batterie de tests cliniques que le chirurgien peut faire. Un bon examen clinique est indispensable afin de caractériser au mieux les différentes lésions.
Les objectifs du chirurgien sont :
- Analyse les douleurs liées aux muscles de la coiffe : en testant chacun des muscles contre résistance.
- Analyser les douleurs liées au biceps.
- Rechercher des douleurs de l’articulation acromio-claviculaire
- Rechercher des douleurs de conflit sous acromial.
Après un examen clinique complet, un examen d’imagerie est indispensable au diagnostic précis. Cet examen permettra non seulement de préciser quel est (quels sont) le(s) tendons rompus, mais également d’apprécier l’état des muscles ou la présence d’une arthrose gléno-humérale.
Des muscles atrophiés / graisseux ou encore une arthrose contre indique la réparation des tendons.
Deux examens sont possibles :
- IRM de l’épaule
- Arthroscanner de l’épaule
Le choix de l’examen est à l’appréciation du praticien.
Prise en charge
Dans le cadre des ruptures traumatiques du sujet de moins de 50 ans, une opération est proposée en première intention.
Dans le cadre des ruptures dégénératives du sujet de plus de 65 ans, un traitement médical doit toujours être proposé en première intention. Ce traitement s’axe autour de plusieurs principes :
- La rééducation spécialisée
- Les antalgiques et anti-inflammatoires oraux
- Les infiltrations de dérivés cortisonés
Après échec d’un traitement médical bien conduit pendant au minimum 6 mois, une réparation arthroscopique peut être proposée. Le principe de la réparation est de rattacher les tendons rompus sur la tête de l’humérus au moyen d’ancres plantées dans l’os. Les critères qui indiquent une réparation indiscutable sont :
- Échec de traitement médical : cela correspond aux persistances de douleurs nocturnes
- Âge < 60 ans
- Atteinte du sous-scapulaire
Lors de la consultation, à l’aide de l’examen clinique et des différents examens d’imagerie, le chirurgien planifiera la chirurgie. Il vous expliquera le principe de la chirurgie, les risques ainsi que les suites opératoires, notamment le délai de reprise des activités sportives et professionnelles.
Une fois la chirurgie programmée, une consultation avec l'anesthésiste qui s’occupera de vous est obligatoire. Ce dernier vous expliquera les principes de l'anesthésie et vous prescrira d’éventuels examens complémentaires qu’il juge nécessaire en vue de votre anesthésie. Quoi qu’il arrive, cette opération se déroule sous anesthésie générale associée à une anesthésie loco-régionale afin de mieux contrôler les douleurs post-opératoires.
L’arrêt du tabac est comme toujours très fortement recommandé en totalité. Au pire des cas, si un arrêt complet n’est pas envisageable, il faut au minimum un arrêt un mois avant et un mois après la chirurgie. En effet, le tabac bouche les petites artères qui vascularisent les tendons et permettent la cicatrisation d’une part, mais diminue également les défenses immunitaires d’autre part. Ainsi, un patient fumeur présente plus de risque de non-cicatrisation des tendons et d’infection.
L’opération se déroule en ambulatoire, le patient rentre le matin dans la clinique et retourne à son domicile le soir même. La durée de l’acte chirurgical est de 45min à 1h30 selon la complexité de la lésion et le nombre de tendons à réparer.
La chirurgie se déroule sous arthroscopie, c'est-à -dire sans ouvrir l’épaule, mais en réalisant plusieurs petites cicatrices de < 1 cm. À l’aide d’une caméra et de plusieurs instruments insérés dans les petites cicatrices, les tendons sont réparés et réinsérés sur la tête de l’humérus.
Les avantages de l’arthroscopie en comparaison de la chirurgie à ciel ouvert sont nombreux :
- Cicatrices minimes
- Risque infectieux diminué
- Pas de lésion musculaire
- Récupération fonctionnelle plus rapide
Selon l’analyse intra-articulaire et le bilan des lésions, voici les gestes qui peuvent être réalisés :
- Biceps : il peut être soit simplement sectionné, soit réinséré de l’omoplate et réinséré sur l’humérus en réséquant la portion intra articulaire douloureuse
- Synovectomie : résection des tissus inflammatoires
- Avivement de l’os et des tendons : afin de permettre une meilleure • cicatrisation
- Mise en place des ancres : elles sont vissées dans l’humérus, les fils sont ensuite passés dans les tendons puis noués afin de plaquer les tendons sur la tête humérale et permettre un contact os/tendon
- Acromioplastie : en cas d’acromion agressif, la face inférieure de l’acromion est rabottée afin de l’aplanir
- Résection acromio-claviculaire : en cas de douleurs typiques acromio-claviculaire
Il faut savoir que la rééducation dans les suites d’une réparation de la coiffe est marquée par 2 maîtres mots :
- Patience
- Persévérance
La durée de l’arrêt de travail est étroitement liée à la profession effectuée mais également aux modalités de transport pour s’y rendre. La conduite automobile est interdite pendant les 6 premières semaines.
En revanche, les transports en commun peuvent être pris dès la première semaine post-opératoire.
- Durée arrêt de travail : Compris entre 1 mois pour un travail sédentaire de bureau et 4 à 6 mois postopératoire pour un travail de force.
- Durée arrêt Sportif : Entre 3 et 6 mois
En pratique, il faut environ 1 an pour retrouver une récupération quasi complète et 2 ans pour une épaule oubliée. Enfin, les patients qui effectuent un travail manuel de force ne pourront pas forcément à coup sûr reprendre leur activité. Ainsi, un reclassement professionnel doit être discuté
J0 - J30
Pendant le premier mois qui suit l’opération, le port d’un gilet orthopédique type Dujarrier est recommandé jour et nuit. Vous serez autorisé à retirer le gilet dans quelques situations bien précises :
- Douche
- Assis à table
- Assis à un bureau / canapé
Cela permet de “dégourdir” l’épaule et le coude. En revanche, le gilet doit être impérativement gardé lors de vos déplacements ainsi que la nuit.
Une rééducation doit être débutée dans cette période selon un protocole fourni par le chirurgien. Cette rééducation consistera en de la mobilisation passive par le kinésithérapeute afin d’éviter un enraidissement de l’épaule. Durant cette période, il est interdit d’élever le bras en avant ou sur le côté seul sans l’aide du kiné.
J30 - M4
Une première consultation de contrôle sera effectuée à J30 post-opératoire. Lors de cette consultation, le gilet sera définitivement retiré et la rééducation sera poursuivie en autorisant progressivement une mobilisation active aidée puis active pure.
À ce stade, les douleurs spontanées nocturnes ont disparu et les mobilités passives reviennent progressivement. Les cicatrices sont totalement fermées et une rééducation en balnéothérapie peut être débutée.
Il est tout à fait normal que les mobilités ne soient pas retrouvées à ce délai. En effet, l’immobilisation de 1 mois ainsi que l’acte opératoire sont 2 facteurs d’agression de la capsule articulaire qui en réponse à ces agressions, va s'enrayer. Votre chirurgien vous donnera quelques exercices d’auto-rééducation afin d’assouplir la capsule articulaire. Ces exercices sont à faire en supplément de la rééducation avec le kiné.
M4 - M6
Au 4ème mois post opératoire, les mobilités passives doivent être retrouvées et les mobilités actives continuent de progresser. La rééducation active contre résistance peut être débutée.
> M6
Après le 6ème mois; les mobilités actives et passives sont souples et indolores. Il persiste cependant un déficit de force musculaire qu’il est bien souvent difficile de récupérer.
En effet, la récupération d’une bonne force musculaire est très différente selon les patients et votre chirurgien ne peut pas vous le garantir. Cela va dépendre de l’état des tendons avant l'opération
Les risques
Comme toujours en chirurgie, nous pouvons être confrontés à tous types de complications. Heureusement, ces complications restent très rares, et les consultations pré et post opératoires permettent de les éviter ou bien de les déceler de manière précoce si elles surviennent.
En plus des risques communs à tout type de chirurgie et des risques liés à l'anesthésie, voici les risques un peu plus spécifiques à cette chirurgie :
Infection du site opératoire
Il s’agit d’une infection par une bactérie de la plaie malgré toutes les précautions d’asepsie prises. Elle se manifeste par une douleur importante ainsi qu’un aspect rouge et chaud de la cicatrice avec parfois même un écoulement purulent. Dans tous les cas, il vous faut prévenir votre chirurgien et le consulter rapidement pour qu’il puisse traiter le problème
Algodystrophie
Il s’agit d’une pathologie complexe ayant une origine discutée. Cela peut survenir dans les suites d’un traumatisme (psychologique, fracture, chirurgie…). Quoiqu’il en soit, cela se manifeste de violentes douleurs associées à une raideur majeure de l’épaule. L’évolution est lente et longue (jusqu’à 18 mois) mais la récupération se fait toujours ad integrum à l’aide de rééducation.
Migration d’une ancre
Il s’agit d’une complication rare qui survient soit des patients ostéoporotiques soit chez des patients ayant débuté une rééducation active de manière trop précoce. Il est alors nécessaire de réopérer pour faire le bilan et en fonction :
- Soit retirer l’ancre si les tendons sont cicatrisés.
- Réparer à nouveau les tendons avec un nouveau moyen de fixation.
Défaut de cicatrisation des tendons opérés
- Un défaut de cicatrisation du biceps se manifestera par un signe de popeye. En dehors de l’aspect inesthétique, cette complication est en général indolore et n'entraîne pas de perte de force et/ou de mobilités.
- Un défaut de cicatrisation du supra épineux (ou bien une re-rupture) va entraîner une récidive des symptômes initiaux. En fonction de la taille de la rupture, de l’état des muscles, de l’âge du patient et de la demande fonctionnelle, une nouvelle chirurgie de réparation peut être discutée. Un arrêt total et définitif du tabac est dans ce cas indispensable.
Douleur et/ou raideur persistantes malgré bonne cicatrisation
Malheureusement, tous les patients ne récupèrent pas à 100% une épaule “normale”. Chez ces patients, les solutions chirurgicales sont proscrites. Il convient donc de soulager les douleurs à l’aide d’étirements, rééducation et balnéothérapie.
Les questions fréquentes
La reprise de la conduite dépend de la complexité de votre intervention et de votre récupération post-opératoire en rééducation.
En règle général, la conduite peut être reprise en tout sécurité 2 mois après l’opération.
La reprise des activités sportives dépend du type de sport que vous pratiquez.
La reprise d’activités sportives du bas du corps peut être reprise de manière précoce : quelques jours pour la musculation du bas du corps, 6 à 8 semaines pour le footing.
En revanche, les activités sportives utilisant le membre supérieur ne pourront être reprises que minimum 6 mois après la chirurgie.
Il n’est pas toujours nécessaire de se faire opérer en cas de rupture de la coiffe des rotateurs. Le traitement de la rupture de la coiffe des rotateurs dépend de plusieurs facteurs, notamment la taille de la rupture, les symptômes ressentis, l'âge du patient, le niveau d'activité physique, et les objectifs du traitement. Un traitement non chirurgical axé sur de la rééducation et des anti-inflammatoires (per os ou infiltration) peut être choisi dans les cas suivants :
- Certaines ruptures partielles de la coiffe des rotateurs, patients présentant des symptômes relativement légers. La rééducation peut soulager la douleur, améliorer la force musculaire, et restaurer la fonctionnalité de l'épaule.
- Rupture complète chez des patients > 60-65 ans : la rupture des tendons de la coiffe fait
- Partie de l’histoire naturelle de l’épaule. Après 60-65 ans, de nombreuses personnes présentent des ruptures de ces tendons et peuvent avoir une épaule parfaitement fonctionnelle sans chirurgie.
Il est important de noter que les médicaments anti-inflammatoires non stéroïdiens (AINS) ou les injections de corticostéroïdes n'agissent pas sur la guérison de la rupture, mais peuvent fournir un soulagement temporaire des symptômes Le traitement chirurgical peut être proposé dans les cas suivants :
- Échec du traitement médical pendant plus de 6 mois
- Rupture complète chez un patient < 60 ans



